Le reazioni avverse agli alimenti
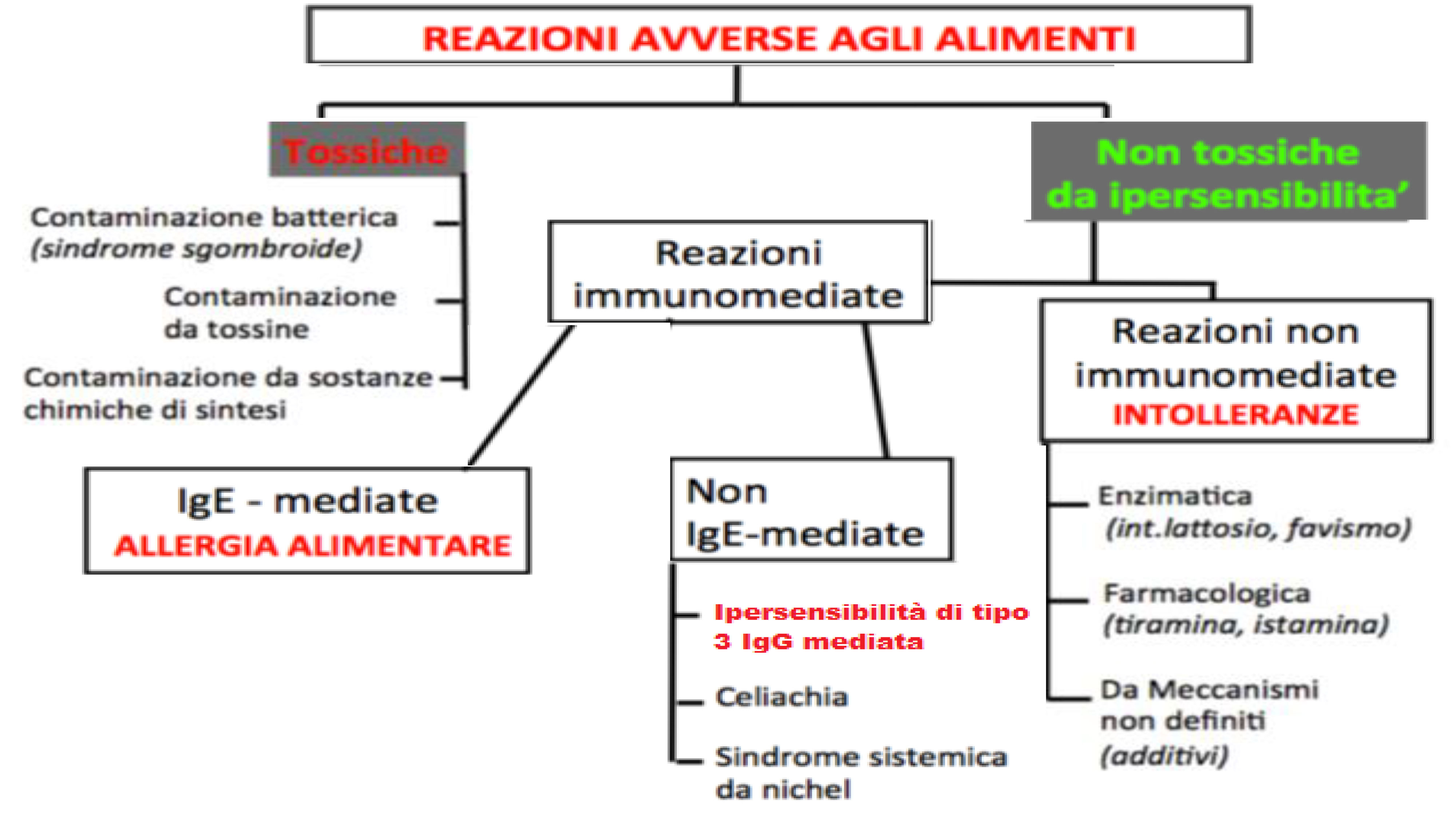
Per spiegare cosa sono le reazioni IgG mediate, comunemente dette “Intolleranze alimentari“, dobbiamo partire spiegando che cosa sono le reazioni avverse al cibo. Con questo termine si intendono tutte quell’insieme di sintomatologie che subentrano dopo l’ingestione di un cibo. Questo è un termine estremamente generico in quanto sotto questa dicitura vengono racchiuse diversi tipi di reazioni che differiscono tra loro per il loro meccanismo d’azione. Per provare a fare un pò di chiarezza ripercorreremo lo schema proposto da (Boyce et al,2010) che partendo dal vertice divide le reazioni avverse al cibo in due sottoclassi, vale a dire le reazioni tossiche e non tossiche.
Le reazioni tossiche sono tutte quelle reazioni indotte dall’assunzione di un alimento eventualmente contaminato da batteri o dalle sue tossine, vale a dire le classiche Tossinfezioni alimentari.
Per quanto riguarda le reazioni non tossiche invece dobbiamo dividerle in altre due sottoclassi vale a dire quelle Immunomediate e quelle non Immunomediate.
Le reazioni non immunomediate sono tutte quelle reazioni nelle quali il meccanismo d’azione non prevede un coinvolgimento del sistema immunitario bensì dei meccanismi diversi come potrebbe essere il deficit di produzione di particolari enzimi in grado di digerire a livello intestinale la sostanza incriminata, un esempio è rappresentato dalla classica intolleranza al lattosio.
All’interno delle reazioni immunomediate invece è doveroso fare l’ultima distinzione in quanto in questa macro classe le reazioni possono essere ulteriormente divise in reazioni IgE mediate e reazioni non IgE mediate.
Le reazioni IgE mediate come abbiamo visto anche nell’articolo precedente, sono delle reazioni di ipersensibilità di tipo 1, che coinvolgono una particolare classe di anticorpi vale a dire le Immunoglobuline E, e sono le classiche allergie.
Nella categoria delle reazioni non IgE mediate invece rientrano tutte quelle reazioni che implicano il coinvolgimento del sistema immunitario ma che sono mediate dall’azione di altre immunoglobuline come le IgA, IgG ecc. Tra queste troviamo le reazioni IgG mediate o comunemente dette “intolleranze alimentari”.
Il ruolo delle IgG specifiche nei confronti degli antigeni alimentari
Le IgG sono il principale tipo di anticorpi presenti nel sangue e nel fluido extracellulare, il ruolo principale di questa classe di anticorpi è quella di permettere mediante il legame con molti tipi di agenti patogeni quali virus, batteri e funghi, di proteggere il corpo dalle infezioni. Oltre a questa funzione, nello studio di Cai et all [1] è stato dimostrato che negli adulti, gli anticorpi IgG sierici, esprimono, un possibile contatto immunologico precedente con il cibo. Secondo Ligaarden [2] il valore totale delle IgG verso specifici cibi indica un loro eccessivo consumo.
Inoltre dagli studi di Finkelman[3][4], emerge che le IgG sono coinvolte anche nella regolazione delle reazioni allergiche, in quanto è stato osservato che ci sono due vie che portano alla reazione anafilattica: nella prima gli antigeni possono causare anafilassi sistemica attraverso la via classica col legame alle IgE legate al recettore FcεRI delle mastcellule, che stimolano il rilascio di Istamina e mediatori infiammatori. Nella via alternativa invece, gli antigeni formano complessi con le IgG e il recettore Fc γ RIII dei macrofagi, stimolando solo il rilascio di mediatori infiammatori.
Pertanto gli anticorpi IgG prevengono la reazione anafilattica IgE mediata, in quanto bloccano l’anafilassi sistemica indotta da piccole quantità di antigene, ma possono mediare l’anafilassi sistemica dovuta a grandi quantità di antigeni [4]. In quest’ottica valutare mediante un test quali proteine alimentari stanno generando un processo flogistico è di notevole importanza, per programmare una strategia nutrizionale volta alla riduzione di quei segnali di flogosi cronica che portano a tutta una serie di micro disturbi dei quali non si riesce a risalire alla causa.
Meccanismo di scatenamento delle reazioni non IgE mediate e sue evidenze in particolari condizioni morbose
Quello che ad oggi è considerato il meccanismo più accreditato per l’insorgenza di reazioni di ipersensibilità IgG mediate [5], è strettamente collegato con la riduzione dell’efficienza di una delle funzioni svolte dall’intestino, vale a dire l’effetto barriera.
Per comprendere meglio il meccanismo vediamo come avviene a livello intestinale il processo di digestione e assorbimento delle proteine alimentari.
In condizioni normali a livello del lume intestinale arrivano frammenti proteici, gia precedentemente predigeriti dallo stomaco, sotto forma di polipeptidi, vale a dire catene di aminoacidi in numero superiore a tre, che in questa forma non possono essere ancora assorbite, per cui intervengono le proteasi intestinali, vale a dire enzimi digestivi in grado di tagliare i polipeptidi in:
- aminoacidi singoli;
- dipeptidi;
- tripeptidi;
Gli aminoacidi singoli, così formati sono in grado di attraversare completamente l’enterocita e quindi essere immessi in circolo nel torrente ematico.
I dipeptidi e i tripeptidi invece possono in questa forma attraversare solo il versante luminare degli enterociti, ma una voltà all’interno, per poter essere immessi nel torrente ematico necessitano di altri enzimi in grado di scompattarli in singoli aminoacidi e solo allora possono essere immessi in circolo.
Ma cosa succede quando si ha una riduzione della funzionalità della barriera intestinale?
In una condizione di permeabilità intestinale, tutto quello che abbiamo visto prima continua a funzionare, ma può capitare che un polipeptide non ancora processato dagli enzimi intestinali passi attraverso le giunzioni serrate e arrivi in circolo.
Una volta in circolo viene riconosciuto come anomalo dal sistema immunitario che rilascia anticorpi specifici (IgG specifiche) che legano l’antigene formando un immunocomplesso e quindi dando il via alla risposta immunitaria
Una piccola quantità di complessi immuni si forma in continuazione e il sistema immunitario è in grado di gestirli senza generare nessun problema, ma Quando si sviluppa una vigorosa risposta anticorpale verso un antigene, dovuta ad esempio ad un continuo passaggio di polipeptidi di una stessa sostanza nel circolo ematico, gli Immuno-complessi circolanti possono aumentare in maniera drammatica, determinando un superamento della soglia di tolleranza, portando così a reazioni infiammatorie croniche che danneggiano i tessuti circostanti generando la relativa sintomatologia.
La metodica ELISA per la determinazione dei livelli sierici di IgG
Il termine Elisa è l’acronimo inglese di enzyme-linked immunosorbent assay (saggio immuno-assorbente legato ad un enzima). Si tratta di un versatile metodo d’analisi immunologica usato in biochimica per rilevare la presenza di una sostanza usando uno o più anticorpi, ed è la metodica più accreditata e validata per il dosaggio delle IgG sieriche, ovvero per l’analisi delle cosiddette “Intolleranze alimentari“.
Scopri dove fare il test vicino a casa tua
La metodica si avvale di uno specifico supporto denominato piastra sulla cui superfice vi sono 92 contenitori chiamati pozzetti. Sul fondo e sulle pareti di ogni singolo pozzetto, in fase di produzione della piastra, vengono legate le proteine estratte da un dato alimento definite antigeni, ogni pozzetto quindi conterrà una antigene diverso. L’analisi vera e propria può essere schematizzata in 4 fasi:
Nella prima fase l’operatore carica all’interno dei pozzetti il campione di sangue prelevato dal paziente, all’interno del quale sono presenti numerosi anticorpi. Se tra questi ce ne sono alcuni specifici per l’antigene legato al pozzetto, si andranno a legare a loro volta in maniera stabile a quest’ultimi. La restante parte di anticorpi non specifici viene allontanata con una soluzione di lavaggio.
A questo punto si passa alla seconda fase dove viene caricata all’interno del pozzetto una soluzione contenente anticorpi secondari specifici per le IgG umane, ai quali è legato un enzima. Una volta all’interno del pozzetto si andranno a legare agli anticorpi del paziente che a loro volta sono legati agli antigeni presenti sulla superfice del pozzetto. Anche in questo caso gli anticorpi secondari in eccesso che non si sono legati, vengono allontanati con una soluzione baffer.
Successivamente si passa alla terza fase, nella quale si aggiunge al pozzetto una soluzione contenente un substrato utilizzabile dall’enzima legato all’anticorpo secondario, il quale andando a consumare il substrato porterà ad una riduzione del Ph della soluzione che cambierà colore diventando gialla. L’intensità di colore quindi è direttamente proporzionale al numero di anticorpi secondari e quindi è misura diretta degli anticorpi specifici presenti nel campione del paziente.
A questo punto si è ottenuto un‘intensità luminosa che deve essere convertita in un valore numerico, per farlo passiamo alla 4 e ultima fase nella quale mediante l’utilizzo di uno spettofotometro, che legge alla lunghezza d’onda di 450 nm ( nanometri), possiamo ottenere la concentrazione delle IgG all’interno di ogni singolo pozzetto, che viene espressa, dopo normalizzazione, in valore percentuale.

Trattamento “intolleranze alimentari”: perché eliminare?
L’unico trattamento che permette di migliorare e risolvere la situazione prevede una corretta strategia nutrizionale e fitoterapica volta, in una prima fase, a desensibilizzare l’organismo dalla sostanze incriminate e successivamente ripristinare la corretta tolleranza. Un corretto iter terapeutico potrebbe essere quindi suddiviso in 4 fasi, dove le prime due prevedono l’eliminazione degli alimenti incriminati, mentre le altre due ne prevedono la reintroduzione.
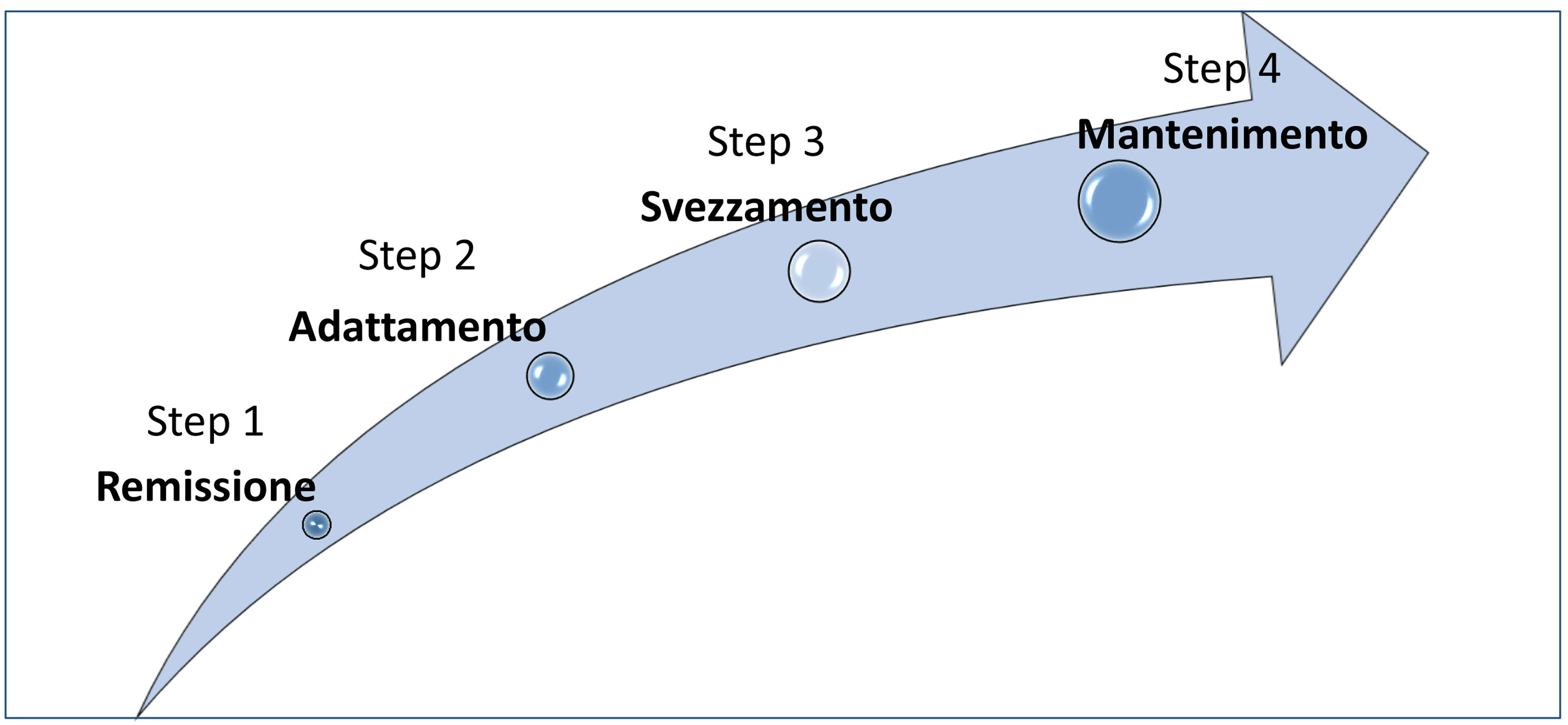
Nelle prime due fasi, che possiamo definire di remissione e di adattamento, l’eliminazione delle sostanze incriminate [5] porta da subito ad una riduzione dei sintomi e del titolo anticorpale.
Molto probabilmente la riduzione della sintomatologia in queste fasi è indotta dall’attenuazione dello stimolo infiammatorio.
In queste fasi, parallelamente all’eliminazione dalla dieta delle sostanze incriminate, è buona norma andare ad agire anche a livello intestinale migliorando l’equilibrio della flora batterica e l’eventuale permeabilità intestinale.
Pertanto può essere d’aiuto l’utilizzo di:
- Probiotici o prebiotici (6) per migliorare l’equilibrio della flora batterica,
- Prodotti a base di L-Glutammina (7) che concorre a migliorar la riparazione e il ricambio cellulare,
- Vitamine e minerali come zinco, iodio, selenio, vitamine del gruppo B e vitamina A che contribuisce al mantenimento di mucose sane;
La seconda parte del trattamento, che prevede le fasi di svezzamento e mantenimento, è molto delicata in quanto andremo a reintrodurre secondo uno schema ben precisi gli alimenti incriminati.
La reintroduzione dovrà avvenire in maniera estremamente graduale, per intenderci mimeremo quelle che sono le tecniche di svezzamento che si attuano in età pediatrica, e quindi partiremo da dosi e frequenze settimanali molto basse e di settimana in settimana aumenteremo prima la dose e successivamente la frequenza.
Una volta individuate le cause, dalle “intolleranze alimentari” si può guarire!
Bibliografia:
- Cai C, Shen J, Zhao D, et al., Sierological investigation of food specific immunoglobulin G antibodies in patients with infiammatory bowel disease., in Plos ONE, 2014.
- Ligaarden Sc, Lydersen S, Farup PG, IgG and IgG4 antibodies in subjects whith irritable bowel syndrome: a case control study in the general population, in BMC Gastroenterol, vol. 12, 2012, DOI:10.1186/1471-230X-12-166.
- Finkelman FD, Anaphylaxis :lessons from mouse models, in J Allergy Clin Immunol, vol. 120, 2007, pp. 506-15-qiz ;516-7.
- Khondoun MV, Strait R, Armstrong L, Yanase N, Finkelman FD, Identification of markers that distinguish IgE-from IgG mediated anaphylaxis, in Proc Natl Acad Sci, vol. 108, 2011, pp. 12413-12418.
- L. Zuo,Y.Q.Li,W.J.Li,Y.T.Guo,X.F.Lu,J.M.Li and P. V. Desmondw: Alterations of food antigen-specific serum immunoglobulinsG and E antibodies in patients with irritable bowel syndromeand functional dyspepsia Department of Gastroenterology, Qilu Hospital, Shandong University, Jinan, China andwDepartment of Gastroenterology, St Vincent’s Hospital, Fitzroy Vic.
- Lamprecht M, Bogner S, Schippinger G, Steinbauer K, Fankhauser F, Hallstroem S, et al. Probiotic supplementation affects markers of intestinal barrier, oxidation, and inflammation in trained men; a randomized, double-blinded, placebo-controlled trial. J Int Soc Sports Nutr (2012) 9(1):45. doi:10.1186/1550-2783-9-45
- RadhaKrishna Rao and Geetha Sama. Role of Glutamine in Protection of Intestinal Epithelial Tight Junctions. J Epithel Biol Pharmacol. 2012 Jan; 5(Suppl 1-M7): 47–54.Published online 2011 Aug 22. doi: 10.2174/1875044301205010047
I consigli alimentari e fitoterapici presenti nell’articolo devono intendersi al solo scopo formativo. Tali informazioni non devono mai sostituire la consulenza personalizzata di un medico. Pertanto, ogni decisione presa sulla base di queste indicazioni dev’essere intesa come personale e secondo propria responsabilità.
 NatrixLab Laboratorio di analisi – nutrizionista
NatrixLab Laboratorio di analisi – nutrizionista